La médecine fondée sur les preuves : un rempart contre le charlatanisme
Publié en ligne le 31 août 2025 - Santé et médicament -
La médecine fondée sur les preuves a permis de mieux évaluer l’efficacité des traitements médicaux, en recourant à des outils permettant de limiter les biais. Mais ses conclusions ne sont pas encore suffisamment prises en compte par le public ou les décideurs politiques, ni par certains professionnels de santé.
L’article 39 du code de déontologie médicale français stipule que « les médecins ne peuvent proposer aux malades ou à leur entourage comme salutaire ou sans danger un remède ou un procédé illusoire ou insuffisamment éprouvé. Toute pratique de charlatanisme est interdite » [1].
La promotion de pratiques médicales frauduleuses ou insuffisamment éprouvées en les présentant comme salutaires ou sans danger est donc associée au charlatanisme [2]. Indépendamment de l’escroquerie financière qu’elle représente, la prescription d’un traitement inefficace peut amener un patient à refuser, à suspendre ou à retarder un traitement qui pourrait le guérir [3]. Cela peut entraîner des conséquences dramatiques en cas de maladies graves requérant un traitement à l’efficacité démontrée comme les cancers [4] ou les infections [5].
Mais comment déterminer l’efficacité d’un traitement ? La médecine fondée sur les preuves (Evidence-based medicine en anglais, ou EBM) a cherché à évaluer objectivement l’efficacité des traitements médicaux et à identifier les pratiques qui peuvent relever du charlatanisme [6], ce qui a notamment bouleversé la perception des médecines dites « alternatives » comme l’homéopathie [7]. Cependant, la mise en place de cette approche fait encore face à des résistances.
Les essais randomisés contrôlés, bases de la médecine fondée sur les preuves
L’efficacité d’un traitement médical a longtemps été évaluée sur la base de l’avis de médecins considérés comme experts et de témoignages de patients. Or l’expérience du médecin est limitée et son avis ou son interprétation, tout comme le témoignage des patients, peuvent être biaisés.
Le développement d’une régulation plus contraignante des médicaments a entraîné dans les années 1990 la généralisation de la médecine fondée sur les preuves (voir notre précédent article sur le sujet [6]). Celle-ci a systématisé le recours à des essais cliniques randomisés contrôlés et en double insu pour évaluer l’efficacité des traitements médicaux [8].

Lors de ces essais, les patients sont répartis de manière aléatoire en deux groupes (d’où le terme « randomisé ») : l’un reçoit le nouveau traitement à évaluer et l’autre reçoit un « placebo », un traitement considéré comme dépourvu d’efficacité. Dans le cas où un traitement existe déjà, un essai contrôlé peut également comparer le nouveau traitement à celui-ci. Afin de réduire les biais, ni le patient ni le médecin prescripteur ne sont, au départ, au courant de la nature de la substance prescrite (c’est le « double aveugle » ou « double insu »).
Les essais randomisés en double insu présentent la plus grande robustesse méthodologique et offrent le plus de poids en termes de puissance des preuves. Elles surpassent les études de cohorte 1, les études de cas-témoins et les études de séries de cas, comme le soulignent plusieurs sources de référence en médecine fondée sur les preuves, notamment la classification de la Cochrane Collaboration et les recommandations du Grade Working Group [9].
Selon les critères de l’EBM, un traitement médical ne peut être considéré comme efficace que s’il procure de manière mesurable au patient plus de bénéfices que le placebo.
Le mesmérisme, déjà démasqué au XVIIIe siècle par un essai contrôlé
Évaluer l’efficacité d’un traitement médical en le confrontant à un placebo est une approche qui n’est pas nouvelle. En 1784, le roi de France Louis XVI nomma deux commissions pour enquêter sur l’efficacité des thérapies proposées par le charismatique médecin Franz Anton Mesmer, citoyen du Saint-Empire romain germanique [10, 11].
Ce dernier prétendait avoir découvert une force invisible, le « magnétisme animal » (aussi appelé mesmérisme), qui traversait chaque être vivant et était la cause et le remède de toutes les maladies physiques. Mesmer fit fortune en dirigeant plusieurs cliniques et en participant à des soirées mondaines où il exhibait ses pouvoirs de guérison.
L’un de ses remèdes les plus populaires était une eau rendue prétendument magnétique suite à son exposition à des aimants. S’y immerger ou en consommer était censé guérir toutes les affections et entraîner des convulsions, celle-ci étant perçues comme le passage vers la guérison.

Plusieurs expériences furent réalisées par les commissions royales. De l’eau normale et de l’eau dite « magnétisée » furent proposées à plusieurs patients, sans que ceux-ci ne sachent si l’eau était ou non « magnétisée ». Les réactions furent notées et l’on constata que l’eau normale, présentée comme magnétisée, induisait aussi fréquemment des convulsions que l’eau « magnétisée ». Ces expériences sont considérées comme l’un des premiers essais cliniques contre placebo [12].
Elles démontrèrent que le magnétisme animal n’était pas réel et que ses effets apparents étaient dus à l’imagination des patients et à leur croyance dans les pouvoirs de Mesmer.
Le rapport des commissions conclut par cette phrase restée célèbre : « L’imagination sans magnétisme produit les convulsions et […] le magnétisme sans imagination ne produit rien » [13].
À la même époque, un autre médecin du Saint Empire romain germanique popularisait une approche qui allait, beaucoup plus tard, se trouver elle aussi confrontée aux principes de la médecine fondée sur les preuves : l’homéopathie.
Gloire et déclin de l’homéopathie
Les principes de la médecine homéopathique furent théorisés par le médecin Samuel Hahnemann à partir de 1796 [14]. Il a d’abord mis en évidence le « principe de similitude » qui postule que le semblable guérit le semblable. Celuici constitue le fondement de son approche et a donné à son approche thérapeutique le nom « homéopathie » (homeo vient du grec et signifie « semblable »). Mais comme des produits dangereux étaient testés (arsenic, sels de mercure, etc.), il a ensuite imposé des dilutions pour éviter des accidents. Certains de ses collègues ont protesté, car la trop forte dilution entamait la crédibilité de l’approche. S. Hahnemann a alors proposé le « principe de dilutions successives et de dynamisation », argumentant que des faibles doses pouvaient être plus efficaces.
À une époque où la médecine se réduisait principalement aux saignées, aux sudations et aux lavements [15], les médications homéopathiques furent favorablement accueillies par les patients. De nombreux hôpitaux homéopathiques virent le jour durant le XIXe siècle en Europe et en Amérique, comme l’hôpital Hahnemann de Paris créé en 1870 [16] et l’hôpital universitaire Hahnemann de Philadelphie en 1885 [17].
Durant le XXe siècle, il devint cependant évident que les principes de l’homéopathie étaient incompatibles avec les connaissances scientifiques. Aujourd’hui « l’opinion presque unanime de la communauté scientifique est que les hypothèses de base sur lesquelles repose l’homéopathie sont soit réfutées, soit invraisemblables » [18]. En effet, le principe de similitude ne repose sur aucune preuve scientifique et les dilutions extrêmes pratiquées en homéopathie excluent la présence de composés pharmacologiquement actifs [19].
Les tentatives d’explications, comme la théorie de la mémoire de l’eau du médecin Jacques Benveniste, furent toutes invalidées [20]. Mais surtout, dès 2002, la valeur thérapeutique de l’homéopathie fut jugée comme équivalente à celle d’un placebo selon les critères de la médecine fondée sur les preuves [21].
Cette évaluation a ensuite été confirmée en 2015 par le Conseil national australien de la santé et de la recherche médicale, qui a conclu que « les personnes qui choisissent l’homéopathie peuvent mettre leur santé en danger si elles rejettent ou retardent des traitements pour lesquels il existe de bonnes preuves » [22]. Le Conseil scientifique des académies des sciences européennes (Easac) a lui aussi confirmé ce verdict, en 2017 [23].
Ce constat mena en 2018 un collectif de 124 médecins français à exiger l’exclusion de l’homéopathie du champ médical [24, 25]. En 2021, l’évaluation négative de l’homéopathie par la Haute Autorité de santé (HAS) entraîna la fin de son remboursement en France [26].
La fabrique du doute de l’industrie de l’homéopathie
Tout comme celle du magnétisme animal de Mesmer, l’histoire de l’homéopathie aurait pu s’arrêter avec la démonstration du fait que son efficacité n’excède pas celle d’un placebo. Mais une importante industrie s’est développée dans les années 1930 [27]. Les laboratoires Boiron et Lehning font aujourd’hui de la France le leader mondial de l’homéopathie [28, 29]. Ces industries ont multiplié la publicité et le lobbying en faveur de cette approche [30]. Elles ont investi dans la promotion de formations à destination des professionnels de santé afin de se garantir un solide socle de sympathisants au sein des professions médicales [31]. Ce qui peut expliquer la sanction par l’Ordre des médecins pour « non-confraternité » d’un des médecins du collectif ayant rédigé une tribune contre l’homéopathie en 2018 [32].
En outre, depuis 2010, des thèses d’exercice en pharmacie faisant la promotion de l’usage de l’homéopathie chez l’humain et l’animal sont encore régulièrement défendues. Ces thèses ont en commun d’omettre de citer les études cliniques ainsi que les avis de l’Académie nationale de pharmacie [33] et de la HAS [34] défavorables à l’homéopathie. L’opposition à l’homéopathie y est généralement présentée comme une simple opinion qui ne serait soutenue que par des études cliniques. L’intérêt de ces dernières devant être relativisé par l’efficacité supposée de l’homéopathie sur le terrain : « Seules les observations réelles sur le terrain sont convaincantes et suscitent un réel intérêt à utiliser ces médecines douces » [35]. Il s’agit là d’une négation de la médecine fondée sur les preuves qui ramène les défenseurs de l’homéopathie à la préhistoire de la médecine moderne. Certaines de ces thèses n’hésitent pas à souligner la nocivité de la médecine conventionnelle et à vanter l’innocuité de l’homéopathie : « En 34 années, quatre décès ont été imputés à la prise d’homéopathie dans le monde, contre 200 000 décès par an dus aux effets indésirables des médicaments allopathiques » [36]. Une différence attendue dès lors que les traitements homéopathiques ne contiennent aucune substance active.
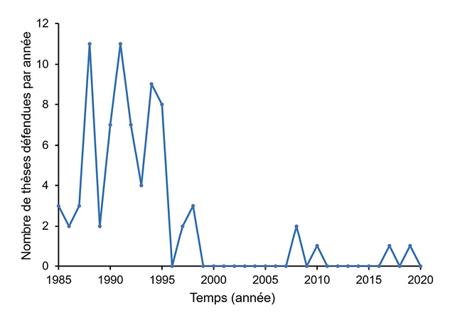
...et défendues en France, entre 1985 et 2020 (d’après le site theses.fr/).
L’affaire de la « mémoire de l’eau » 2 et le développement de l’EBM ont mené à un effondrement du nombre de thèses en sciences sur l’homéopathie durant les années 1990. Toutefois, deux thèses en science de la vie et de la santé promouvant l’homéopathie ont encore été défendues en 2017 en France. L’une financée par Lehning à l’Institut de biologie moléculaire des plantes de l’université de Strasbourg [37] et l’autre financée par Boiron en 2019 à l’UMR CNRS MEDyC de l’université de Reims [38]. Des représentants de ces entreprises faisaient partie du jury de thèse.
Une autre thèse portant sur l’influence de dilutions homéopathiques sur l’immunité est en cours depuis 2022 dans la même unité CNRS de Reims [39]. Dans la présentation publique de son sujet lors du concours Ma thèse en 180 secondes, la doctorante a déclaré « moi je vais vous prouver l’action de l’homéopathie sur des cellules immunitaires dans un contexte de recherche sur le cancer » [40]. Un programme ambitieux…
Ces trois thèses réalisées dans des laboratoires du CNRS confèrent une apparence de respectabilité à l’homéopathie et une crédibilité aux produits des laboratoires Lehning et Boiron. Elles participent à ce que l’historienne Naomi Oreskes a nommé la fabrique du doute [41], c’est-à-dire la production d’un récit alternatif au consensus scientifique visant à semer le doute au profit des industries qui les financent.
Il n’est donc guère surprenant que 83 % des Français se déclarent toujours favorables à l’utilisation de l’homéopathie, et que 33 % considèrent même que son efficacité est scientifiquement prouvée (sondage Ifop de 2022) [42].
Les thèses d’un complot des lobbys pharmaceutiques voulant protéger leurs produits de la concurrence homéopathique [43], de critères d’évaluation inadaptés [44] et d’un traitement médiatique biaisé [45] sont fréquemment évoqués pour justifier le rejet de l’homéopathie par les institutions médicales. Ce qui contribue à entretenir un climat de méfiance vis-à-vis des mesures de santé publique et à alimenter les thèses complotistes sur les réseaux sociaux. Un sondage a d’ailleurs mis en évidence que les individus ayant une opinion très négative de la vaccination sont aussi ceux qui ont le plus recours à l’homéopathie [46].
À une époque où les réseaux sociaux favorisent la circulation de fausses informations, il est plus que jamais nécessaire d’inciter les patients à être vigilants face aux thérapies non prouvées, et à s’orienter vers des sources d’informations fiables et des avis médicaux validés scientifiquement. Pour cette raison, il est vital d’éduquer le public (et les professionnels de santé) aux méthodes de la médecine fondée sur les preuves.
1 | Conseil national de l’Ordre des médecins, "Charlatanisme", article R.4127-39 du code de la santé publique
2 | Lavaud-Legendre B, "Charlatanisme et droit pénal", Les Tribunes de la santé : Sève, 2008, 20:67-75
3 | Posadzki P et al., "Adverse effects of homeopathy : a systematic review of published case reports and case series", The international Journal of Clinical Practice, 2012, 66:1178-88
4 | Feng D et al., "Osteosarcoma of the spine : surgical treatment and outcomes". World J Surg Oncol. 2013 Apr 18 ;11(1):89.
5 | Luder AS, Friedman G, "The mortality and morbidity of non-medical (alternative) treatment for minors", International Journal of Adolescent Medicine and Health, 2000, 12:295-305.
6 | Muraille E, Cogan E, " Comment la médecine basée sur les preuves s’est imposée ", The Conversation, 15 octobre 2024.
7 | Collectif No Fake Med, "Homéopathie : argumentaire", Tribune, 2022
8 | Djulbegovic B et al., "Progress in evidence-based medicine : a quarter century on", The Lancet, 2017, 390:415-23
9 | Guyatt GH et al., "GRADE : an emerging consensus on rating quality of evidence and strength of recommendations", British Medical Journal, 2008, 336:924
10 | Belhoste B, "La condamnation du mesmérisme revisitée : enquête sur les enquêtes officielles de 1784 sur le magnétisme animal", Revue d’histoire des sciences humaines, 2021, 39:187-214
11 | Belhoste B, "Franz Anton Mesmer : magnétiseur, moraliste et républicain", Annales historiques de la Révolution française, 2018, 1:27-56
12 | Dingfelder SF, "The first modern psychology study : or how Benjamin Franklin unmasked a fraud and demonstrated the power of the mind", American Psychological Association, 2010, 41:30
13 | Laurens S, "La réciprocité masquée par une domination imaginaire", Les Cahiers internationaux de psychologie sociale, 2018, 119-120:235-51
14 | Brissonnet J, "Qu’est-ce que l’homéopathie ?", 4 août 2008.
15 | Greene JA et al., "Therapeutic evolution and the challenge of rational medicine", The New England Journal of Medicine, 2012, 367:1077-82
16 | Faure O, "L’homéopathie entre contestation et intégration", Actes de la recherche en sciences sociales, 2002, 143:88-96
17 | Drexel University Legacy Center, "Hahnemann Medical College and the history of homeopathic medicine".
18 | Grams N, "Homeopathy : where is the science ? A current inventory on a pre‐scientific artifact", Embo Reports, 2019, 20:e47761
19 | Grimes DV, "Proposed mechanisms for homeopathy are physically impossible", Focus on Alternative and Complementary Therapies, 2012, 17:149-55
20 | Maddox J et al., "‘High-dilution’ experiments a delusion", Nature, 1988, 334:287-90
21 | Ernst A, "A systematic review of systematic reviews of homeopathy", British Journal of Clinical Pharmacology, 2002, 54:577-82
22 | Pakpoor J, "Homeopathy is not an effective treatment for any health condition, report concludes", British Medical Journal, 2015, 350:h1478
23 | European Academies Science Advisory Council, "Homeopathy : harmful or helpful ? European scientists recommend an evidence-based approach", 20 septembre 2017.
24 | "L’appel de 124 professionnels de la santé contre les "médecines alternatives", Le Figaro Santé, 27 juillet 2018.
25 | ] Collectif No Fake Med, "La tribune homéopathie : comment agir contre les Fake Médecines", 18 mars 2018.
26 | "Déremboursement des médicaments homéopathiques", actualité, 23 février 2022
27 | Frogerais A, "Homéopathie : histoire de la production industrielle", Hal Open Science, 19 janvier 2023
28 | "L’Histoire des Laboratoires Boiron", 10 juillet 2019.
29 | "Lehning Laboratoires, une histoire", 2025.
30 | Thompson Y, Guerithault A, " "Boiron, c’est plus qu’un monopole" : comment le laboratoire français règne sur l’homéopathie", France Info, 27 juin 2019.
31 | Site du Centre d’enseignement et de développement de l’homéopathie, 2025.
32 | ""À contre-courant de l’Histoire" : un médecin sanctionné en appel pour une tribune contre l’homéopathie", BFMTV, 23 février 2024.
33 | Académie nationale de Pharmacie, Académie nationale de médecine, "L’homéopathie en France : position de l’Académie nationale de médecine et de l’Académie nationale de pharmacie", communiqué de presse, 28 mars 2019.
34 | Haute autorité de santé, "Médicaments homéopathiques : une efficacité insuffisante pour être proposés au remboursement", communiqué de presse, 28 juin 2019
35 | Brenger C, "Phytothérapie, aromathérapie, homéopathie : pathologies cutanées courantes chez le cheval et conseils à l’officine", Université de Lorraine, 2019
36 | Antoine M, "La prise en charge homéopathique des troubles du sommeil chez l’adulte et l’enfant", thèse, Université de Lorraine, 2021
37 | Delecolle J, "Approche métabolomique pour une caractérisation plus fine d’extraits de plantes d’intérêts pour la santé humaine", thèse, Université de Strasbourg, 2017
38 | Fuselier C, "Influence de médicaments homéopathiques sur le mélanome cutané murin : Rôle spécifique de Phenacetinum 4CH sur la migration et l’angiogenèse tumorale", thèse, Université de Reims, 2018
39 | Debasly S, "Influence de dilutions homéopathiques sur l’immunité : applications en immunothérapies", thèse, Université de Reims, 2018
40 |Université de Rennes Champagne-Ardenne " MT180 Finale territoriale 2023 : Solène Debasly", vidéo, 26 avril 2023.
41 | Oreskes N, Conway, Les Marchands de doute, Le Pommier, 2012.
42 | "Le rapport des Français à la science et au progrès scientifique", Sondage Ifop, septembre 2022
43 | Dautel F, " Comment "Big Pharma fait son beurre depuis 1941 sur le dos des médecines alternatives "" , EuroJournalist, 24 avril 2020.
44 | Barry CA, "The role of evidence in alternative medicine : contrasting biomedical and anthropological approaches", Social Science & Medicine, 2006, 62:2646-57
45 | Action Santé Femmes, "L’homéopathie, un processus d’acceptation hautement dilué…", 16 avril 2020.
46 | Hertel O, "Les antivax sont les plus favorables à la naturopathie et l’homéopathie", Le Point, 21 septembre 2023
1 Le suivi prospectif ou rétrospectif de groupes d’individus sur une période donnée pour analyser l’effet d’une exposition sur la survenue d’un événement de santé.
2 La « mémoire de l’eau » désigne une théorie sans fondement, émise en 1988 par le Pr Jacques Benveniste, qui prétendait que l’eau pouvait conserver une « mémoire » des substances avec lesquelles elle avait été en contact, même après une dilution extrême.
Publié dans le n° 352 de la revue
Partager cet article
Les auteurs
Elie Cogan

Professeur émérite de médecine interne, membre de l’Académie royale de médecine de Belgique, Université libre de (…)
Plus d'informationsÉric Muraille

biologiste et immunologiste, directeur de recherches au Fonds de la recherche scientifique (FRS-FNRS – Belgique) (…)
Plus d'informationsSanté et médicament

Tests microbiote, science ou pseudo-science ?
Le 31 mai 2023
Interprétation à la lumière des expériences dans d’autres pays
Le 2 février 2026Communiqués de l'AFIS















![[Marseille - Samedi 23 mai 2026 de 15h00 à 17h00] Douleurs chroniques : Mécanismes clés & nouvelle piste thérapeutique](local/cache-gd2/ed/76bc3d6f7f052ad6de739db404dd70.png?1777007448)
![[Damelevières (54) - Samedi 18 avril 2026] Forum Prévention & Bien-Être](local/cache-gd2/49/cab0ec95e1b80bedde5e38d521052f.png?1774514078)













