Rayonnements ionisants : quels risques aux faibles doses ?
Publié en ligne le 10 janvier 2026 - Climat -
coordonné par François-Marie Bréon, Catherine Hill et Jean-Paul Krivine
Les rayonnements ionisants auxquels nous sommes exposés sont d’abord d’origine naturelle : rayonnements cosmiques, radioactivité du sol et de notre propre corps ou encore radon, un gaz radioactif présent dans l’air en provenance de certains sols. À ces sources s’ajoute la radioactivité artificielle, générée par les activités humaines. Celle-ci est de même nature que la radioactivité naturelle et ne s’en distingue que par son origine. Elle provient principalement des examens médicaux (scanners, radiographies, tomographie à émission de positons – TEP-Scan), des traitements anticancéreux par radiothérapie et des expositions professionnelles (centrales nucléaires, activités médicales, usages industriels des rayonnements ionisants). L’exposition varie donc fortement selon les individus en fonction des régions habitées, des modes de vie, des traitements médicaux et de l’exposition professionnelle [1]. Selon l’OMS, au niveau mondial, « en moyenne, 80 % de la dose annuelle de rayonnement ambiant qu’une personne reçoit est due à des sources naturelles de rayonnements terrestres et cosmiques ». De plus, l’usage médical des rayonnements représente 98 % de la dose d’origine artificielle reçue par la population [2].
L’unité de mesure retenue pour décrire les doses reçues est le sievert (et plus souvent le millième de sievert ou mSv, voir l’encadré ci-dessous). En France, la dose annuelle moyenne reçue est de 4,5 mSv (ou 6,5 mSv selon la méthode de calcul relative au radon 1). Les sources par ordre d’importance décroissante sont les suivantes : gaz radon émanant essentiellement des roches granitiques (1,45 mSv ou 3,45 mSv selon la méthode de calcul, diagnostic médical (1, 50mSv), rayon nement du sol (0,63 mSv), eau, alimentation et tabac (0,55 mSv), rayonnement cosmique (0,31 mSv) et installations nucléaires, industrielles et militaires (0,0012 mSv) [1]. Il s’agit là de valeurs moyennes qui cachent de très importantes variations entre individus : de 0 à plus de 10 mSv pour les examens médicaux, par exemple, ou de 0 à plusieurs dizaines de mSv pour le radon (selon la région et le type d’habitation). Les sites d’installations nucléaires (centrales de production d’électricité par exemple) ont très peu d’impact : de 0,001 à 0,01 mSv, même à proximité immédiate des installations, hors travailleurs exposés.
La perception du public est très différente (et donc erronée) puisqu’un tiers des personnes interrogées pensent que les installations nucléaires sont la principale source d’exposition à la radioactivité, et que seuls 11 % citent le radon comme étant la source dominante [3].
Mesurer l’impact sanitaire d’une activité radioactive nécessite de prendre en considération trois éléments : la nature de l’émission, la dose effectivement absorbée par le corps humain, et les organes touchés qui ne sont pas sensibles de la même manière.
L’activité radioactive, exprimée en becquerel (Bq), correspond à la désintégration d’un noyau d’atome par seconde. Elle est généralement rapportée à une masse, un volume ou une surface. Lors de sa désintégration, un noyau émet un rayonnement dont l’énergie va être cédée à la matière traversée. Cette énergie dépend très fortement des atomes (isotopes) considérés.
La dose absorbée, exprimée en gray (Gy), mesure la quantité d’énergie cédée par masse de matière : 1 Gy équivaut à l’absorption d’un joule par kilogramme.
La dose efficace, exprimée en sievert (Sv) ou millisievert (mSv), mesure l’impact biologique d’une exposition chez un individu. Pour évaluer cet impact, on pondère la dose absorbée dans les organes par leur sensibilité à la radioactivité et par la capacité relative du type de rayonnement à causer des dommages biologiques. On obtient ainsi la dose efficace, unité couramment utilisée en santé publique, qui est l’indicateur pertinent pour évaluer le risque sanitaire à une exposition aux rayonnements ionisants dans une population.
Source
Institut de radioprotection et de sûreté nucléaire, « Synthèse des connaissances actuelles sur les risques sanitaires des faibles doses de rayonnements ionisants », rapport, 2024. Sur recherche-expertise.asnr.fr

Les risques des radiations ionisantes
Avec de telles doses de radioactivité, aucun effet dit « déterministe » n’est attendu. Les effets de type brûlure ou vomissement, qui apparaissent dans les heures ou les semaines qui suivent une exposition, ne surviennent en effet que pour des doses de l’ordre de 1 000 mSv, et leur gravité augmente avec la dose reçue [4].
Les effets à long terme sont appelés « stochastiques ». Ils ne se produisent pas forcément et l’on ne peut pas prédire quels individus seront touchés ; ils sont différés (plusieurs années après l’exposition). Ce sont des cancers dont la probabilité d’occurrence croît avec la dose. On peut les mettre en évidence dans le cadre d’une étude épidémiologique mais rarement au niveau individuel car ils ne se distinguent pas des cancers liés à d’autres causes. L’étude d’environ 90 000 survivants des bombardements d’Hiroshima et Nagasaki en 1945 a montré que le risque de cancer augmente indubitablement pour des doses reçues supérieures à 100 mSv, même si cette augmentation reste modeste [5]. En dessous de cette valeur, on parle de « faibles doses » [6].
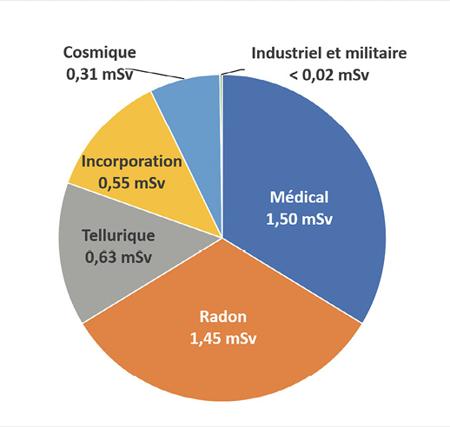
Distribution de l’origine des doses de radioactivité reçues, en moyenne, par les Français. La dose totale annuelle reçue est d’environ 4,5 mSv, en moyenne.
La dose de radon est ici estimée sans tenir compte du nouveau coefficient proposé par la Commission internationale de protection radiologique (CIPR) qui conduit à une augmentation importante de ce poste (de 1,45 à 3,45 mSv). « Incorporation » correspond principalement à l’ingestion de radionucléides naturels présents dans l’eau, dans la chaîne alimentaire et dans le tabac. Ces moyennes cachent une variabilité très importante selon les individus.
Source
Institut de radioprotection et de sûreté nucléaire, « Exposition de la population française aux rayonnements ionisants : bilan 2014-2019 », rapport, 2021. Sur recherche-expertise.asnr.fr
En ordre de grandeur, une personne sur 100 développe un cancer en lien avec une exposition de 100 mSv ; une sur 10 pour une exposition de 1 000 mSv (1 Sv) [7].
Jusqu’à récemment, les études n’établissaient pas de façon indiscutable un risque sanitaire en dessous de 100 mSv et ce sujet faisait l’objet de débats entre scientifiques. Un des problèmes rencontrés dans les études sur les faibles doses est la difficulté à bien séparer l’impact de cette dose supplémentaire dans un bruit de fond de radioactivité très variable selon les individus. Néanmoins, des études épidémiologiques récentes sur de grandes populations semblent indiquer qu’il n’y a pas de dose en deçà de laquelle il n’y aurait pas d’effet néfaste et un consensus émerge en la matière (voir l’article de JeanPaul Krivine « Faibles doses : un consensus qui émerge »).
L’Institut de radioprotection et de sûreté nucléaire (IRSN 2) a rendu public en 2024 un rapport d’expertise faisant la synthèse des connaissances sur les risques sanitaires des faibles doses de rayonnements ionisants [8]. Il confirme que « le risque de cancer dépend de la dose reçue » et donc que « de faibles doses de rayonnements ionisants entraînent de faibles risques ». Aux très faibles doses (quelques mSv), ce risque devient « plus difficilement discernable ». Néanmoins, indique le rapport, « la synthèse des résultats scientifiques des deux dernières décennies en radiobiologie ou en épidémiologie ne démontre pas l’existence d’un seuil de dose en dessous duquel le risque de cancer associé aux rayonnements serait nul ». Les académies nationales des sciences, de l’ingénierie et de la médecine des États-Unis arrivent aux mêmes conclusions [9]. Ces résultats s’appuient sur un ensemble d’études épidémiologiques de grande ampleur (voir l’article de Catherine Hill, « Introduction à l’épidémiologie des radiations : étude du risque de cancer »).
En dehors des cancers, aucun risque n’est établi. L’IRSN note que si plusieurs études indiquent de possibles effets cardio-vasculaires et cérébro-vasculaires pour des niveaux de dose modérés, « aux faibles et très faibles doses, la quantification des risques d’effets non cancéreux reste très incertaine à l’heure actuelle » [8].
Enfin, en ce qui concerne d’éventuels effets héréditaires, le même rapport indique que les données disponibles ne montrent aucune augmentation significative du risque de cancer chez les enfants dont les parents ont été exposés aux rayonnements ionisants avant leur conception. Ce constat s’appuie en particulier sur les descendants des irradiés d’Hiroshima et de Nagasaki [5].
Les principes de la réglementation
En France, la réglementation concernant les risques posés par les radiations ionisantes d’origine artificielle obéit à trois principes complémentaires inscrits dans le code de la santé publique [10].
Le principe de justification stipule qu’une activité nucléaire ne peut être exercée « que si elle est justifiée par les avantages qu’elle procure sur le plan individuel ou collectif, notamment en matière sanitaire, sociale, économique ou scientifique, rapportés aux risques inhérents à l’exposition aux rayonnements ionisants ». C’est la classique balance bénéfice/risque qui régit la plupart des activités humaines.
Le principe d’optimisation consiste à maintenir l’exposition « au niveau le plus faible qu’il est raisonnablement possible d’atteindre, compte tenu de l’état des connaissances techniques, des facteurs économiques et sociétaux et, le cas échéant, de l’objectif médical recherché ». Ce principe est connu dans le monde anglo-saxon sous l’acronyme « Alara » (as low as reasonably achieveable).

Le principe de limitation impose que l’exposition d’une personne aux rayonnements ionisants résultant des activités humaines, hors exposition médicale, doit rester en dessous des limites réglementaires (définies dans le code de la santé publique et le code du travail [11]).
Pour la population générale, cette limite réglementaire est fixée à 1 mSv par an, ce qui est donc inférieur à la radioactivité naturelle et à celle induite par de nombreuses expositions médicales (scanner en particulier). Pour les travailleurs du nucléaire (industriel ou médical), la limite réglementaire est de 20 mSv par an [12]. Ces niveaux sont parfois dépassés dans de très rares cas [13].
Faut-il craindre les examens médicaux ?
Aux faibles doses, les risques sont faibles. Aux très faibles doses, l’IRSN note dans son rapport qu’« il existe de nombreux autres facteurs de risque environnementaux qui rendent difficile l’identification d’un risque radio-induit d’un point de vue statistique ». L’existence d’un risque milite pour éviter les examens médicaux inutiles mais, dans le cadre d’une analyse bénéfice-risque, un examen prescrit ne doit pas être craint compte tenu du caractère minime du risque encouru. Les médecins sont tenus également d’appliquer un principe de radioprotection et font en sorte de réduire autant « qu’il est raisonnablement possible » la quantité d’examens [14].
En France, en 2022, la dose supplémentaire moyenne reçue par les personnes ayant passé des examens d’imagerie médicale est de 3,7 mSv, avec bien entendu de très grandes variations selon les individus. Les 5 % les plus exposés ont reçu une dose supérieure à 18,6 mSv [15]. Selon une étude récente, près de 1 % des cancers seraient induits par ces examens [16]. Rappelons cependant que ces mêmes examens permettent des diagnostics qui conduisent à sauver des vies. Précisons que la dose efficace est extrêmement variable selon la nature de l’examen, de quelques centièmes de mSv à quelques mSv, voire plus de 10 mSv dans quelques cas très spécifiques [15]. À l’inverse, les IRM, qui n’utilisent pas de rayonnements ionisants, n’ont aucune incidence en termes de dose.
Les faibles doses dans le débat public
Les conséquences des faibles et très faibles doses de radiation reviennent régulièrement dans le débat public. Ainsi, il est souvent fait état de risques accrus de cancers aux alentours des installations nucléaires.
Des augmentations de la fréquence de certains cancers, notamment de leucémies, ont été observées, à certaines périodes, à proximité de sites nucléaires, en particulier des sites de retraitement des combustibles à Sellafield (RoyaumeUni) et La Hague (France). Pourtant, les niveaux de radiations auxquels les habitants étaient exposés ne permettaient pas, a priori, d’expliquer de tels excès [17]. Le fort brassage de population à l’occasion de la construction de ces sites a été avancé comme explication possible [18]. Mais les études plus récentes n’ont pas confirmé les excès de leucémie, et l’interprétation actuelle pointe plutôt une fluctuation statistique. Il en a été de même pour d’autres alertes, par exemple en Allemagne [19] ou en France [20].

Suite à l’accident de Tchernobyl en Ukraine (alors intégrée à l’URSS), on a pu constater une augmentation considérable des cancers de la thyroïde sur les territoires les plus exposés chez ceux qui étaient enfants et adolescents lors de l’accident. Cette augmentation est due à l’iode radioactif qui vient se fixer sur la thyroïde. La France a aussi été contaminée, même si les retombées sont sans commune mesure avec celles des territoires d’Ukraine et de Biélorussie voisine. Nombreux sont ceux qui ont voulu associer des cancers de la thyroïde en France à cette contamination. Pourtant, les niveaux d’exposition sont trop faibles pour conduire à une augmentation détectable du nombre de cas [21] ; et une augmentation du nombre de cancers de la thyroïde est bien observée en France, mais elle a commencé avant l’accident de Tchernobyl. Pour Santé publique France qui a procédé à une étude approfondie, « l’évolution des pratiques médicales est principalement évoquée pour expliquer ces évolutions » (augmentation de la sensibilité des diagnostics). En outre, les évolutions temporelles et les répartitions géographiques des cancers de la thyroïde « ont permis d’exclure un impact important des retombées de Tchernobyl en France » [22].
La contamination radioactive issue des centrales nucléaires fait souvent l’objet de communications anxiogènes avec une focalisation sur le tritium [23]. Le tritium est un isotope radioactif de l’hydrogène. Son comportement chimique est identique à celui de l’isotope principal, stable, de cet atome, ce qui le rend impossible à filtrer, par exemple lorsqu’il est produit dans l’eau du circuit primaire des centrales [24]. Les installations nucléaires ont des autorisations de rejet, et il est donc attendu de trouver une certaine concentration de tritium en aval des centrales. Le tritium est pourtant un bon traceur de fuites anormales dans les installations nucléaires et c’est pourquoi sa concentration est surveillée avec attention. Ainsi, une concentration supérieure à 100 Bq/litre constitue un seuil d’alerte, au-delà duquel une investigation est enclenchée. Pourtant, le tritium est très peu radiotoxique car l’énergie déposée par sa désintégration est faible en comparaison de celle des autres réactions nucléaires. C’est pourquoi l’eau est considérée comme potable jusqu’à des concentrations de 10 000 Bq/litre, très largement au-delà des contaminations constatées [25].
Le nucléaire militaire a aussi conduit à des contaminations radioactives. Les demandes d’indemnisation des personnes exposées aux retombées des essais nucléaires en Polynésie soulèvent la question de l’impact sanitaire des faibles doses. Désormais, toute personne exposée entre 1966 et 1998 à une dose de radioactivité due aux essais supérieure à 1 mSv par an et atteinte de l’un des cancers répertoriés dans une liste comme potentiellement radio-induits peut être reconnue victime et être indemnisée financièrement. Même si la décision politique peut reposer sur d’autres critères que l’état des connaissances scientifiques – et que sa légitimité ne s’y réduit pas –, force est de constater que l’apport de la science a été largement négligé (voir l’article de François-Marie Bréon, Patrice Baert et Jean-Philippe Vuillez, « Essais nucléaires en Polynésie : l’éclairage scientifique oublié dans la décision politique ? »).

Conclusion
La radioactivité est source d’inquiétude : invisible, elle évoque souvent dans l’imaginaire collectif l’arme atomique, Hiroshima, Nagasaki, les accidents dans les centrales nucléaires, Tchernobyl, Fukushima, ou encore le danger des déchets nucléaires. Ses dangers sanitaires sont réels mais sont souvent surestimés par le public qui voit un risque important dès qu’il y a une exposition à la radioactivité, quelle que soit son intensité. Les effets sur la santé font l’objet d’études de plus en plus approfondies et sont mieux compris aujourd’hui. La radioactivité comporte des risques, mais leur importance dépend avant tout de la dose reçue. Les risques associés à notre exposition à la radioactivité sont bien moindres que ceux induits par d’autres pollutions, et l’exposition à la radioactivité naturelle domine le plus souvent l’exposition totale.
1 | Institut de radioprotection et de sûreté nucléaire, « Exposition de la population française aux rayonnements ionisants : bilan 2014-2019 », rapport, 2021. Sur recherche-expertise.asnr.fr
2 | Organisation mondiale de la santé, « Rayonnements ionisants et effets sur la santé », 27 juillet 2023. Sur who.int
3 | Autorité de sûreté nucléaire et de radioprotection, « Baromètre 2025 de perception des risques. L’analyse », rapport, 2025. Sur barometre-perceptiondesrisques.asnr.fr
4 | Radiation emergencies, “Radiation thermometer”, 2 janvier 2025. Sur cdc.gov
5 | Jordan B, « Conséquences des bombardements à Hiroshima et Nagasaki sur les survivants et leur descendance », SPS n° 342, octobre 2022. Sur afis.org
6 | Autorité de sûreté nucléaire et de radioprotection, « Les effets des rayonnements ionisants : mieux comprendre les faibles doses », 21 mai 2012. Sur recherche-expertise.asnr.fr
7 | The National Academies, “Beir VII : health risks from exposure to low levels of ionizing radiation”, rapport, 2006.
Sur nap.nationalacademies.org
8 | Institut de radioprotection et de sûreté nucléaire, « Synthèse des connaissances actuelles sur les risques sanitaires des faibles doses de rayonnements ionisants », rapport, 2024. Sur recherche-expertise.asnr.fr
9 | The National Academies, “Leveraging Advances in Modern Science to Revitalize Low-Dose Radiation Research in the United States”, 2022.
10 | Legifrance, « Code de la santé publique », 16 septembre 2025. Sur legifrance.gouv.fr
11 | Autorité de sûreté nucléaire et de radioprotection, « Limites annuelles d’exposition contenues dans le code de la santé publique et dans le code du travail », réglementation, 2025. Sur reglementation-controle.asnr.fr
12 | Autorité de sûreté nucléaire et de radioprotection, « Les effets des rayonnements ionisants : les conséquences des rayonnements ionisants », 21 mai 2012. Sur recherche-expertise.asnr.fr
13 | Autorité de sûreté nucléaire et de radioprotection, « La radioprotection des travailleurs exposition professionnelle aux rayonnements ionisants en France : bilan 2024 », rapport, juin 2025. Sur recherche-expertise.asnr.fr
14 | Institut de radioprotection et de sûreté nucléaire, « Communiquer sur les risques liés aux rayonnements ionisants en imagerie pédiatrique », rapport, 2016. Sur recherche-expertise.asnr.fr
15 | Autorité de sûreté nucléaire et de radioprotection, « Exposition de la population aux rayonnements ionisants due aux actes d’imagerie médicale diagnostique réalisés en France en 2022 », communiqué de presse, 9 mai 2025. Sur asnr.fr
16 | Marant-Micallef C et al., “The risk of cancer attributable to diagnostic medical radiation : estimation for France in 2015”, International Journal of Cancer, 2018, 144 :2954-63.
17 | Witt J, “Sellafield, radiation and childhood cancer : shedding light on cancer clusters near nuclear sites”, Cancer News, 31 octobre 2016.
18 | Boutou O et al., “Population mixing and leukaemia in young people around the La Hague nuclear waste reprocessing plant”, British Journal of Cancer, 2002, 87 :740-5.
19 | Government of Canada, “Fact Sheet : the KiKK study explained”, 24 octobre 2025. Sur cnsc-ccsn.gc.ca
20 | Institut de radioprotection et de sûreté nucléaire, « Publication scientifique conjointe Inserm et IRSN concernant les leucémies chez l’enfant autour des centrales nucléaires françaises sur le site internet de la revue International Journal of Cancer le 4 janvier 2012 », note d’analyse, 12 janvier 2012. Sur rechercheexpertise.asnr.fr
21 | Santé publique France, « Évaluation des conséquences sanitaires de l’accident de Tchernobyl en France : dispositif de surveillance épidémiologique, état des connaissances, évaluation », synthèse, 14 juin 2019. Sur santepubliquefrance.fr
22 | Santé publique France, « Évolution de l’incidence du cancer de la thyroïde en France métropolitaine. Bilan sur 25 ans », rapport, 7 juin 2019. Sur santepubliquefrance.fr
23 | Association française pour l’information scientifique, « Tritium dans l’eau : quand la désinformation trompe l’opinion publique », communiqué, 14 décembre 2024. Sur afis.org
24 | Ferney P, « Les contaminations radioactives au tritium », SPS n° 343, janvier 2023. Sur afis.org
25 | World Health Organization, “Guidelines for drinking-water quality”, 26 janvier 2024. Sur iris.who.int
1 La dose efficace pour le radon dépend d’un coefficient. Celui qui est actuellement utilisé par l’ASNR conduit à une dose moyenne de 1,45 mSv en France. Mais le nouveau coefficient proposé par la Commission internationale de protection radiologique (CIPR) conduirait, s’il était adopté, à une dose moyenne de 3,45 mSv pour le radon, augmentant d’autant la dose totale estimée.
2 L’IRSN a fusionné le 1erjanvier 2025 avec l’Autorité de sûreté nucléaire (ASN) pour constituer une entité unique : l’Autorité de sûreté nucléaire et de radioprotection (ASNR).
Publié dans le n° 355 de la revue
Partager cet article
Les auteurs
Catherine Hill

Catherine Hill est épidémiologiste et biostatisticienne, spécialiste de l’étude de la fréquence et des causes du (…)
Plus d'informationsJean-Paul Krivine

Rédacteur en chef de la revue Science et pseudo-sciences (depuis 2001). Président de l’Afis en 2019 et 2020. (…)
Plus d'informationsFrançois-Marie Bréon

François-Marie Bréon est chercheur physicien-climatologue au Laboratoire des sciences du climat et de (…)
Plus d'informationsClimat

Réchauffement climatique : les fondements du consensus
Le 6 septembre 2019
Quelles mesures pour lutter contre le réchauffement climatique ?
Le 30 avril 2026
Quels sont les impacts du changement climatique ?
Le 26 avril 2026


























